Nienaturalne zmiany w chrząstce i kościach kręgosłupa powodują rozwój choroby, która zgodnie z kodem ICD-10 odnosi się do lokalizacji M42 i nazywana jest osteochondrozą klatki piersiowej. Środkowa część kręgosłupa jest mniej obciążona niż odcinek lędźwiowy i szyjny, ale deformacje są trudne do wyleczenia. Obciążenie rozkłada się nierównomiernie ze względu na zaokrągloną konfigurację mostka, pojawiają się osteofity i inne objawy dysplastyczne.
Objawy i oznaki
Choroba występuje w jądrze miażdżystym krążka międzykręgowego, rozprzestrzenia się na włóknisty pierścień włóknisty i inne części odcinka kręgowego, które zapewniają ruchomość kręgosłupa. Zmiany objawiają się kompresyjnymi, odruchowymi lub mieszanymi zaburzeniami i zespołami neurologicznymi.
Ból objawia się wysiłkiem fizycznym. Istnieją różne rodzaje doznań:
- łagodny długotrwały ból w okolicy klatki piersiowej nazywa się dorsalgią;
- ostra i ostra kolka, wywołująca utrudniony wdech lub wydech, prowadząca do unieruchomienia mięśni - dorsago.
Objawy i leczenie osteochondrozy odcinka piersiowego kręgosłupa zależą od stopnia zużycia aparatu kostnego i stadium starzenia, które są uogólnione i miejscowe.
Objawy obejmują:
- uszkodzenie obwodowych procesów nerwów (neuralgia), charakteryzujące się bolesnymi atakami wzdłuż naczyń zwężających naczynia międzyżebrowe;
- koncentracja bólu po lewej stronie klatki piersiowej lub występowanie silnego bólu o charakterze półpaśca;
- zmniejszona ruchomość kręgosłupa w okolicy klatki piersiowej;
- drętwienie ramion i dłoni;
- zmniejszona funkcja seksualna;
- pojawienie się bólu w okolicy narządów wewnętrznych, może dać serce, żołądek, wątroba;
- lumbago w szyi, kościach policzkowych i głowie, kaszel lub guzek w gardle;
- arytmia, tachykardia, gorączka.
Oznaki osteochondrozy są maskowane jako przejawy chorób pokrewnych, więc objawy są niejednoznaczne. Nerwy rdzeniowe są skoncentrowane wokół kręgosłupa, gdy są zaciśnięte, sygnały wysyłane są do różnych części ciała i narządów.
Przyczyny osteochondrozy
Nie ma dokładnych informacji o tym, jakie czynniki deformują krążki międzykręgowe. Częstą przyczyną osteochondrozy jest skolioza lub skrzywienie kręgosłupa, które częściej odnotowuje się w dzieciństwie i wieku młodzieńczym.
Teoria uwzględnia takie czynniki deformacji kręgów:
- dysontogenetyczny;
- hormonalna;
- naczyniowy;
- funkcjonalny;
- ewolucyjny;
- zakaźny;
- odporny;
- dysmetaboliczny;
- mechaniczny;
- dziedziczny.
Pogorszenie i starzenie się kości i chrząstki następuje w wyniku wcześniejszej ekspozycji na niekorzystne warunki. Zwyrodnienia zanikowe kręgosłupa są z góry determinowane przez czynnik genetyczny, a choroba z objawami klinicznymi powstaje pod wpływem środowiska egzogennego i endogennego.
Konsekwencja w postaci powikłań w pracy kręgów występuje, gdy proces niszczenia złożonych substancji przeważa nad ich syntezą. Do zaostrzenia dochodzi, gdy zasilanie dysku jest zakłócone i brakuje przydatnych elementów. Zmniejsza się przenikanie pierwiastków i produktów dyssymilacji, zmniejsza się żywotność komórek, a części komórek gromadzą się w wyniku samozniszczenia. Zmniejsza się produkcja złożonych białek, niszczone są włókna kolagenowe.
Zwiększa się mechaniczny wpływ na tworzenie pierścieniowego połączenia, struktura warstwowa jest zdezorganizowana, włóknisty szkielet jest rozdarty. Pod wpływem czynników biomechanicznych i ruchów ciała krążek ulega stłuczeniu, zmniejsza się jego zdolność fiksacji. Naczynia krwionośne i nerwy mogą wrastać do pierścienia z powodu spadku ciśnienia hydrostatycznego.
Metody diagnostyczne
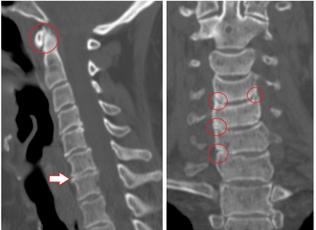
W procesie rozpoznawania identyfikowane są czynniki korzeniowe, bólowe, odruchowe, miotoniczne, autonomiczne i naczyniowe. Najlepsza metoda badania jest trudna do zidentyfikowania, ponieważ w każdym przypadku diagnoza jest ustalana indywidualnie.
Główne metody to:
- diagnostyka rentgenowska;
- Tomografia komputerowa;
- Rezonans magnetyczny.
Rentgen analizuje stan kręgosłupa, obrazy są przedstawiane w projekcjach skośnych, bocznych i bezpośrednich. Czasami, na zdjęciu, osoba pochyla się, wygina lub schyla się w bok.
Radiografia kontrastowa dzieli się na następujące badania:
- pneumomielografia - do kanału kręgowego wstrzykuje się od 20 do 40 ml powietrza;
- angiografia - do światła kręgu wstrzykuje się 10 ml środka kontrastowego i wykonuje się od 7 do 9 zdjęć w ciągu 2-3 sekund;
- mielografia - do światła podpajęczynówkowego wprowadza się wstrzyknięcie płynu barwiącego, po czym następuje prześwietlenie struktury;
- dyskografia - wybarwiona substancja jest wstrzykiwana bezpośrednio do krążka w celu zbadania miejscowego.
Tomografia komputerowa ocenia strukturę kości i tkanek, stan naczyń krwionośnych. Bezbolesna metoda pozwala na uzyskanie trójwymiarowych obrazów w kilka minut.
Korzyści z tomografii komputerowej:
- wysoka prędkość wykrywania;
- screening obszarów „głupich" podczas diagnostyki w ruchu;
- możliwość angiografii wielospiralnej;
- rozpoznawanie długich przedmiotów z uzyskaniem wysokiej jakości cięć o małej grubości.
MRI wykorzystuje pole magnetyczne maszyny, które równolegle do działania buduje atomy wodoru w ludzkim ciele. Sygnał cząstek, reakcja jest rejestrowana. Tomograf rozpoznaje fale i pokazuje wynik na ekranie. W przypadku MRI nie ma promieniowania, metoda jest mniej niebezpieczna, ale nie jest zalecana dla kobiet w ciąży.
Leczenie i profilaktyka
Konieczne jest leczenie osteochondrozy w kilku etapach, złożoność zależy od ciężkości choroby, przeciwwskazań i zasobów organizmu.
Metody:
- leki i leki;
- metody fizjoterapii, ćwiczenia na usuwanie zacisków, łagodzenie stanu pacjenta;
- operacja.
Istnieje kierunek kinezyterapii, w ramach którego można leczyć problemy kręgosłupa w postaci przepukliny, spondylozy za pomocą gimnastyki rehabilitacyjnej. Opracowano również metodę powrotu do zdrowia po operacji.
Ćwiczenia jogi pomagają dorosłym mężczyznom, kobietom, dziecku przezwyciężyć ból, ostrzegając, że najważniejsza jest postawa psychologiczna.
Leki
Leki przepisuje neurochirurg lub neuropatolog zgodnie z kartą i historią choroby. Pacjenci przyjmują leki w szpitalu lub w domu, najważniejsze jest przestrzeganie instrukcji i nie odstępowanie od schematu przyjmowania.
Popularne leki:
- NLPZ łagodzą ból, gorączkę i stany zapalne;
- środki zwiotczające mięśnie obniżają napięcie mięśni szkieletu;
- hormony zmniejszają ból neuralgiczny;
- witaminy B2, B6, B12, A i C są przyjmowane w okresie remisji i w prostej profilaktyce;
- leki moczopędne łagodzą obrzęki i uwalniają ściśnięte nerwy korzeniowe;
- stymulanty neurometaboliczne poprawiają metabolizm w tkankach nerwowych;
- chondroprotektory przywracają chrząstkę kręgów po uszkodzeniu.
Czasami pacjent nie ma leków na pierwszym etapie pojawienia się nieprzyjemnych wrażeń. Wystarczy poćwiczyć, skorzystać z masażu.
Fizjoterapia

Ten rodzaj ekspozycji jest stosowany w połączeniu z leczeniem farmakologicznym lub oddzielnie. Ponadto stosuje się odpoczynek w łóżku, ciepło jest nakładane na dotknięty obszar. Przepisy ludowe służą do łagodzenia bólu.
Fizjoterapia w placówce medycznej obejmuje procedury:
- ultradźwięki i fonoforeza;
- terapia falą uderzeniową;
- uderzenie detensora;
- laseroterapia;
- elektroterapia;
- fale magnetyczne;
- terapia błotna i balneoterapia;
- masaż.
Ultradźwięki polegają na oddziaływaniu fal o wysokiej częstotliwości na tkanki, co zmniejsza wrażliwość na ból. W przypadku ultrafonoforezy dodaje się leki przeciwbólowe i przeciwzapalne w celu lepszego dostarczania ich do dotkniętych obszarów.
Terapia falą uderzeniową polega na przekazywaniu fali akustycznej na bolesny obszar, służy do poprawy krążenia krwi, przyspieszenia metabolizmu. Terapia Detensor polega na rozciąganiu kręgosłupa z wykorzystaniem masy ciała pacjenta.

Laseroterapia opiera się na generacji laserów helowo-neonowych do aktywacji prądów bioelektrycznych we włóknach nerwowych. Laser działa na zapalne korzenie nerwowe w okolicy przykręgosłupowej wzdłuż odcinka piersiowego.
Elektroterapia poprawia odżywienie i metabolizm produktów w tkankach, a prądy impulsowe wpływają na zakończenia czuciowe nerwów. Fale o niskiej częstotliwości łagodzą ostry ból i są stosowane jako pierwsza pomoc.
Terapia magnetyczna służy do łagodzenia obrzęków, skurczów i stanów zapalnych. Induktor fali magnetycznej jest umieszczany na dotkniętym obszarze klatki piersiowej. Balneoterapia i terapia błotna polega na pływaniu w basenach, kąpielach, prysznicach kontrastowych do leczenia i podczas rekonwalescencji. Normalizuje się metabolizm, przyspiesza przepływ krwi do dotkniętych obszarów, zmniejsza się ból i stan zapalny.
Masaż leczniczy na osteochondrozę kręgosłupa piersiowego to drenaż podciśnieniowy, punktowy i limfatyczny, poprawia mikrokrążenie krwi, odżywienie tkanek i tonizuje mięśnie. Sesje są prowadzone przez kompetentnego specjalistę, jeśli ufasz kręgosłupowi amatorom, mogą wystąpić niebezpieczne konsekwencje. Masaż zalecany jest po zakończeniu ostrego etapu, pierwsza sesja nie powinna przekraczać 10 minut.
Leczenie operacyjne
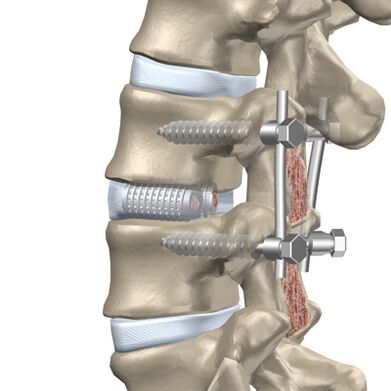
Pacjent jest wskazany do operacji, jeśli leczenie, masaże i inne zabiegi nie łagodzą stanu.
Interwencja podzielona jest na 2 etapy:
- eliminacja przyczyny silnego bólu (dekompensacja);
- stabilizacja kręgosłupa.
Z dostępu tylnego wykonuje się facetomię, ponieważstawy międzykręgowe mogą naciskać na nerwy. Foraminotomia to rozszerzenie kanału korzeniowego, przez który nerw opuszcza kręg. Laminektomia usuwa tylną część kręgu, która chroni światło rdzenia kręgowego i uciska mózg z powodu deformacji. Laminotomia polega na powiększeniu ujścia kanału, w którym znajduje się rdzeń kręgowy, przy jednoczesnym usunięciu oddzielnego fragmentu tylnego odcinka kręgu.
Operację przednią wykonuje się, gdy występuje wysunięcie (wybrzuszenie krążka kręgowego w kierunku światła kręgosłupa) lub przepuklina wystaje w kierunku kanału.
Do dekompresji czołowej stosuje się następujące metody:
- discektomia - usunięcie całego krążka lub jego oddzielnej części;
- korpektomia – usunięcie całego kręgu i przyległego krążka, a następnie implantacja.
Dyskektomia i korpektomia prowadzą do destabilizacji kolumny i zwiększają ryzyko wystąpienia wad neurologicznych. Stosowane jest sztywne mocowanie lub zespolenie trzech kręgów (fuzja).
Zapobieganie osteochondrozie klatki piersiowej

Zaostrzenia choroby obniżają zdolność do pracy i jakość życia człowieka, dlatego szczególną uwagę zwraca się na profilaktykę. W rezultacie zwyrodnienie kręgów pojawia się później i unika się niepełnosprawności.
Metody zapobiegania chorobie:
- zmniejszenie aktywności fizycznej na kręgosłupie;
- nie możesz długo stać w miejscu bez zmiany kończyny podpierającej, możesz oprzeć się o improwizowany przedmiot lub ścianę;
- nie zaleca się długiego siedzenia przy biurku, a podczas pracy z komputerem trzeba robić aktywne przerwy, chodzić;
- do spania dobierane są materace i zagłówki ortopedyczne;
- podczas biegania i chodzenia należy unikać nagłych zwrotów i podskoków, chodzić w amortyzujących butach na małych obcasach;
- nosić ciężary nie większe niż 10 kg, podnosić stopniowo z pozycji siedzącej.
W samochodzie należy zastosować podpórki do oparcia pleców i zagłówków, a fotel kierowcy musi być sztywny. Pracy nie można wykonywać w pozycji półprzechylonej, można stać lub siedzieć. Dobrze rozwinięte mięśnie wspierają szkielet, dlatego zwracają uwagę na możliwe wychowanie fizyczne i hartowanie.
Możliwe komplikacje
Choroba rozwija się długo, czasami objawy bólowe nie pojawiają się od razu. Wszelkie zmiany zwyrodnieniowe w okolicy klatki piersiowej prowadzą do pojawienia się patologii.
Rodzaje powikłań:
- patologia naczyń serca z późniejszym zawałem mięśnia sercowego lub dusznicą bolesną;
- nerwoból międzyżebrowy lub zapalenie nerwów obwodowych z bólem w klatce piersiowej spowodowanym uciskiem korzenia;
- występ krążków międzykręgowych.
Powikłania występują w przypadku zaawansowanych postaci osteochondrozy, więc terminowe leczenie we wczesnych stadiach pomoże uniknąć współistniejących chorób.

























